Fokus: Hirnforschung am Limit
Therapie in den Tiefen des Kopfes
Eine ins Gehirn gesteckte Elektrode hilft schwer depressiven Menschen, denen sonst nichts mehr hilft. Wegen der unrühmlichen Vergangenheit der operativen Psychiatrie wird die Therapie aber nur zögerlich akzeptiert.
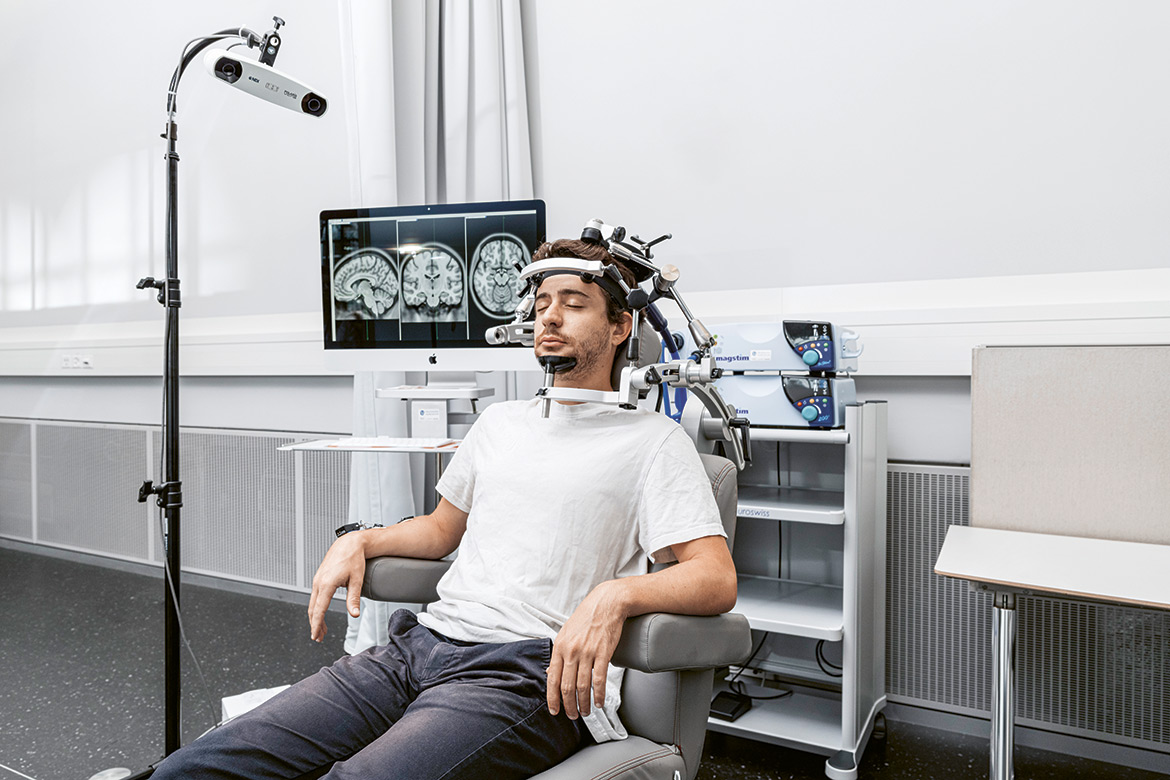
Der Kopf des Patienten wird mit stereotaktischen Rahmen fixiert. Eine ähnliche Vorrichtung wird auch bei einer Operation für die Tiefe Hirnstimulation gebraucht. Hier wird der Patient mit einer Magnetspule auf dem Hinterkopf behandelt, mit der Hirnregionen präzise aktiviert werden können. | Foto: Matthieu Gafsou
Operationen in der Psychiatrie – das ist ein arg belastetes Thema. Schuld daran sind Ärzte, die bis in die 1970er-Jahre an psychisch kranken Menschen Lobotomien vornahmen. Manche stachen ihren Patientinnen und Patienten einen Eispickel durch die Augenhöhle und zerstörten so Hirngewebe, andere führten durch ein Bohrloch einen Draht in den Schädel ein, um Nervenbahnen im Frontallappen zu durchtrennen. Denn diese seien schuld an den Wahnvorstellungen der Operierten, glaubte etwa der portugiesische Arzt António Moniz.
Er erhielt für seine Methode 1949 sogar den Nobelpreis für Physiologie oder Medizin – obschon die behandelten Menschen meist einen Teil ihrer Persönlichkeit und ihrer Intelligenz verloren. Als immer klarer wurde, wie gefährlich die Lobotomie ist, verschwand die Begeisterung dafür genauso rasch, wie sie aufgekommen war. Dunkles Kapitel erledigt.
Oder nicht ganz. Denn die unrühmliche Vergangenheit ist mit-verantwortlich dafür, dass der operativen Psychiatrie auch heute noch Skepsis entgegenweht. Dies, obschon die aktuell angewandte Methode, die sogenannte Tiefe Hirnstimulation, ganz anders funktioniert. Mittels Magnetresonanztomografie kontrolliert, wird dabei eine Elektrode ins Gehirn implantiert. Wie eine Stricknadel, die nur einen Millimeter dünn ist, sieht sie aus. Und sie erzeugt an ihrer Spitze ein elektrisches Feld, das fehlerhafte Funktionen im Gehirn korrigieren soll.
Denn inzwischen weiss man, dass bei schwer depressiven Menschen das Belohnungssystem im Gehirn beeinträchtigt ist. Dieses ist für Stimmung und Antrieb verantwortlich, indem es die Ausschüttung des Hormons Dopamin steuert. «Wir gehen davon aus, dass schwer depressive Menschen die hormonausgelösten Belohnungen wahrnehmen, aber nicht verarbeiten können», sagt Thomas Schläpfer, Leiter der Abteilung für Interventionelle Biologische Psychiatrie am Universitätsklinikum Freiburg (D). Während gesunde Menschen sich gut fühlen, wenn sie eine Aufgabe erledigt haben, etwas Feines essen oder ein Lob bekommen, passiert bei hochdepressiven Menschen – nichts.
Bei Parkinson etabliert
Schläpfer hat in Europa die meiste Erfahrung mit der Tiefen Hirn-stimulation bei psychischen Erkrankungen. Mit seinem Team untersucht er die Vorgänge im Gehirn mit bildgebenden Verfahren und führt klinische Studien mit schwer depressiven Menschen durch. Er hat etwa herausgefunden, dass bei ihnen der wichtigste Signalweg im Belohnungssystem, das mediale Vorderhirnbündel, eine weniger fein ausgeprägte Struktur hat als bei Gesunden. Auch weiss man, dass eine etwa haselnussgrosse Region in der Mitte des Gehirns, der Nucleus accumbens, stark mit Motivation und Antrieb verknüpft ist. In diese Hirnregionen werden die Elektroden gesetzt, um die elektrische Aktivität zu modulieren.
Allerdings befindet sich die Entwicklung noch in den Anfängen. Erst einige hundert Betroffene weltweit wurden operiert – Menschen, die jahrelang krank waren und denen nichts geholfen hat, keine Psychotherapie, kein Medikament, auch keine Elektrokonvulsionstherapie, bei welcher sie unter Narkose Stromstösse durch das Gehirn erhalten. In der Schweiz behandeln Teams am Inselspital Bern und am Universitätsspital Zürich jährlich ein bis zwei Betroffene. «Wissenschaftlich ist die Methode noch schlecht dokumentiert», sagt Schläpfer. Es gibt wenige klinische Studien mit jeweils wenigen Teilnehmenden.
Dagegen ist dieselbe Methode seit rund zehn Jahren Standard, um bei Menschen mit Parkinson und anderen neurologischen Tremorerkrankungen das Zittern und die Muskelversteifungen zu behandeln. Weltweit kam die Tiefe Hirnstimulation schon Hunderttausenden solcher Patienten und Patientinnen zugute. In der Schweiz operiert das Neurochirurgie-Team des Inselspitals pro Jahr rund 60, jenes des Universitätsspitals Zürich rund 100 Betroffene. Dabei werden zwei Elektroden implantiert – nicht im Belohnungszentrum wie bei der Depression, sondern in einer Region der Basalganglien, die für die feinmotorische Abstimmung der Körperbewegungen zuständig sind. Ansonsten ist die Operationsmethode die gleiche.
Wach während der ganzen OP
Zunächst wird bei allen Patientinnen und Patienten die Zielregion mit einem hochaufgelösten Bild mit Magnetresonanztomografie identifiziert. Um die Elektroden dann präzis zu platzieren, verwenden die Chirurgen einen sogenannten stereotaktischen Rahmen, einen Halbkreis aus Metall, den sie mit Schrauben am Kopf der Operierten befestigen. Damit lassen sich Winkel und Einsetztiefe der Elektroden kontrollieren. Sie werden durch ein etwa zweifrankenstückgrosses Bohrloch im Schädel implantiert und verlaufen grösstenteils durch weisse Hirnsubstanz, die keine Nervenzellen enthält.
Je nachdem bleiben die Operierten während dieses Eingriffs wach. «Darauf werden die Leute gut vorbereitet sowie während des Eingriffs intensiv betreut», sagt Christian Baumann, leitender Arzt der Klinik für Neurologie des Universitätsspitals Zürich. Der Vorteil: Im Wachzustand sind die idividuell richtigen Stromeinstellungen leicht zu finden. «Das ist bei Menschen mit Parkinson unmittelbar sichtbar», erklärt Baumann. Stimmen die Impulse, reagiert der Körper nämlich sofort: Das Zittern wird schwächer oder verschwindet ganz, Muskeln entspannen sich.
Im letzten Operationsschritt werden die Elektroden durch ein unter der Haut verlaufendes Kabel mit einem elektrischen Schrittmacher verbunden, der – nun unter Vollnarkose – meist unterhalb des Schlüsselbeins implantiert wird. Übrigens: Rund 85 Prozent der am Universitätsspital Zürich behandelten Parkinsonpatientinnen erleben im Vergleich zu vor der Operation eine deutliche Besserung der Symptome. Auch den restlichen Behandelten hilft der Eingriff, allerdings weniger stark.
Bei Menschen mit Depressionen ist die sofortige Auswirkung der Tiefen Hirnstimulation während der Operation weniger klar zu erkennen. Zwar bemerken auch hier einige der Behandelten eine unmittelbare Veränderung. Sie beschreiben etwa, wie ihnen ein Gewicht von der Seele fällt. Allerdings sagen solche Empfindungen wenig über die Langzeitwirkung aus. «Auch jenen, die während des Eingriffs keinen solchen Moment erleben, geht es nach zwei Monaten mit Tiefer Hirnstimulation deutlich besser», sagt Sebastian Walther, Direktor der Klinik für psychiatrische Neurowissenschaft am Inselspital Bern. Seit zwei Jahren führt das Inselspital-Team darum die Eingriffe unter Vollnarkose durch. «Das ist für die Betroffenen angenehmer», sagt Walther. Eine Woche später stellen die Ärztinnen und Ärzte dann die richtigen Stromimpulse ein.
Vorurteile blockieren die Entwicklung
Auch bezüglich Besserung der Symptome nach der Operation ist es bei Depressionspatienten komplizierter: In einer laufenden klinischen Studie von Thomas Schläpfers Team haben zwar nur zwei von 50 operierten Menschen gar nicht auf die Tiefe Hirnstimulation angesprochen. Vielen geht es deutlich besser. «Sie sind nicht mehr suizidal, fühlen sich weniger unglücklich und haben mehr Antrieb», sagt Schläpfer. «Damit haben sie eine ganz andere Lebensqualität als vorher.» Die Betroffenen sind nach der Operation allerdings nicht geheilt, sondern benötigen meist weiter Psychotherapie und Medikamente. Aber wohlgemerkt: Ihnen hatte zuvor nichts geholfen. Das Team um Schläpfer wird die 50 Teilnehmenden nun mehrere Jahre begleiten, um Daten zur Langzeitwirkung zu sammeln.
Dass es bisher erst wenige Studien zu Tiefer Hirnstimulation mit psychisch kranken Menschen gibt, hat Gründe. So seien solche Studien äusserst aufwändig, erklärt Schläpfer. Allein die Eingriffe benötigen viel Zeit und Personal. Dazu kommt die Vorabklärung mit Bildgebung und Aufarbeitung der Krankengeschichte. Schliesslich ist auch die Betreuung der Studienteilnehmenden intensiv, gerade weil es ihnen nicht gut geht. «Die Studie mit den 50 Patientinnen und Patienten können wir in meinem zehnköpfigen Team gerade noch stemmen», sagt Schläpfer. Mehr läge nicht drin. Bisherige Studien haben meist weniger als 20 Teilnehmende.
Ein weiterer Grund für die noch tiefen Teilnehmendenzahlen liegt laut Schläpfer in Vorurteilen gegenüber der Methode. «Wir haben immer wieder Mühe, Leute zu finden, weil ihre Therapeutinnen und Therapeuten ihnen abraten.» Er habe schon häufig erlebt, dass diese zwar wenig über die Therapie wissen, sie aber dennoch für gefährlich halten. Dabei gehört der Eingriff laut Universitätsspital Zürich zu jenen mit der tiefsten Komplikationsrate in der Neurochirurgie. Und: «Die Patientinnen haben damit weniger Nebenwirkungen als mit Antidepressiva», sagt Schläpfer. Er wünscht sich darum, dass Therapeuten die Vorbehalte gegenüber Interventionen in der Psychiatrie überwinden.
Auch Daniela Hubl, Chefärztin bei den Universitären Psychiatrischen Diensten Bern, kennt das Stigma von psychiatrischen Behandlungen, die über Medikamente hinausgehen. «Schon nur, dass wir eine psychische Erkrankung direkt im Gehirn behandeln, ist für viele schwer zu verstehen – obwohl Psychopharmaka ja auch im Gehirn wirken», erklärt sie. Klar sei: Je invasiver eine Behandlung, desto umsichtiger solle man sie anwenden. Die Elektroden lassen sich bei der Tiefen Hirnstimulation zwar ausschalten, bleiben aber ein Leben lang implantiert. Darum ist die Methode nur für Menschen zugelassen, die mit anderen Therapien nicht aus ihren schweren Depressionen herauskommen.